診療について
診療のご案内
琉球大学医学部脳神経外科では、主に髄膜種・神経膠腫・転移性脳腫瘍・神経鞘腫・聴神経腫瘍・下垂体腺腫などの脳腫瘍と、脳動脈瘤・脳動静脈奇形などの血管障害、および顔面痙攣・三叉神経痛などの機能的疾患の診療にあたっています。
手術治療は、顕微鏡下開頭手術だけでなく、内視鏡手術、化学療法、定位的放射線治療などを組み合わせ、患者様の生活の質を重視した集学的治療を行っています。また、手術治療には脳機能を最大限に温存するために、術中の脳機能モニタリングや術前の大脳機能マッピングなどを取り入れ、安全かつ有効的な手術療法を実践しています。また、ナビゲーションシステムや血管内手術などの最先端の技術を駆使して、手術の安全性を高める努力を続けております。
琉球大学大学院
医学研究科にて
取扱うことが多い疾患
脳腫瘍
- 髄膜腫
- 神経膠腫
- 下垂体腫瘍
- 悪性リンパ腫
- 聴神経・前庭神経腫瘍
- 転移性脳腫瘍
脳血管障害
- 脳血管障害(脳出血、くも膜下出血、脳動脈瘤、頸動脈狭窄)
- 脳動静脈奇形
機能性疾患
- 顔面けいれん
- 三叉神経痛
⼩児脳疾患
- 先天性疾患
- 脳血管障害
- 脳腫瘍
その他
- 頭部外傷
- 水頭症
- 脊椎疾患
外来診療案内
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 一般腫瘍 | 菅原 健一 | ─ | 石内 勝吾 | ─ | 菅原 健一 |
| 長嶺 英樹 | ─ | 長嶺 英樹 | ─ | 長嶺 英樹 | |
| 脳血管障害 | 外間 洋平 | ─ | 外間 洋平 | ─ | 外間 洋平 |
| 新患・再来 | 菅原 健一 | ─ | 菅原 健一 | ─ | 菅原 健一 |
| 宮城 智央 | ─ | 宮城 智央 | ─ | 宮城 智央 | |
| 金城 雄生 | ─ | 國仲/金城 | ─ | 金城 雄生 | |
| 神経心理 | 土田 幸男 | ─ | 土田 幸男 | ─ | 土田 幸男 |
| ニューロリハビリ | 西村 正彦 | ─ | 西村 正彦 | ─ | 西村 正彦 |
- 初診は紹介状が必要となります。
- 午前中の診療となります。
- 午前10:00〜11:00までの受付となります。(予約のある方はその限りではありません)
- 出張等で代診になるときがございます。 電話にて確認後、ご来院下さい。
診療のご案内
当科は手術の安全性を高める目的で、手術適応のある患者様には運動・言語・記憶機能に関する脳機能検査を行っております。
術後に運動麻痺、失語症などの後遺症を引き起こさないためにも、術前に運動・言語機能に関連した脳活性化部位を知ることは重要です。
脳機能検査は、超高磁場3テスラMRI装置(GE メディカル社製 Discovery 750)で行っております。
脳機能検査といっても、人差し指と親指を動かしてもらう単純な運動課題やディスプレイに表示される写真や言葉を見て、ボタンを押すといった簡単な検査ですので、お子様から高齢の方まで問題なく検査できます。
手の運動と言葉に関わる脳領域の
3次元マッピング
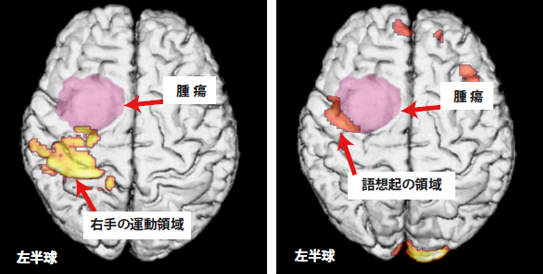
指の運動と言葉を思い出すときの脳の活動を3 次元処理した大脳にマッピングしてあります。
黄色~赤色が脳の活性化を示し、黄色くなるほど脳の活性化が強いことを表します。
ピンク色は腫瘍を表します。
手術の前に脳の重要な機能について調べることで、大切な機能を温存するための安全な手術を実施することができます。
当科が得意とする外科治療
脳腫瘍は多様な種類があります。大きく良性腫瘍と悪性腫瘍に組織学的に分類されます。頻度の高い良性腫瘍は下垂体腺腫、髄膜腫、および神経鞘腫です。悪性腫瘍ではグリオーマが頻度が高く治療に難渋する腫瘍です。良性、悪性を問わず治療効果を上げるには外科治療が重要です。われわれ琉球大学脳神経外科では術中MRIおよびCT・アンギオ ハイブリッド手術室を用いた安全で的確な外科手術を日々遂行しています。
スマート手術室
~術中MRI、ハイブリッドA G-CT、ナビゲーションシステムと神経機能モニタリングを備えた先進医療の実践~

スマート手術室…
治療装置や患者情報の瞬時ネットワーク化による安全性と効率の向上を目的とする最先端手術室
右側前頭葉グリオーマの手術の実際が1から6の順に示されています。
- 1.術前画像から腫瘍塊(緑色)周辺の神経回路を視覚化します(シュミレーション画像の作成)。
- 2.術野ではMEPモニタリングを行い中心前回(運動野)機能の温存を行います(機能モニタリングの準備)。
- 3.術野にあらかじめ視覚化した錐体路(シュミレーション画像)などの機能回路網をプロジェクションします(シュミレーション画像の術野への投射)。
- 4.機能回路はVEP(視索路)、MEP(錐体路)、SEP(感覚野)などの神経機能をモニタリングをしながらマイクロ顕微鏡下に摘出を行います。
- 5.摘出腔を観察し腫瘍塊シュミレーションを投射し残存部(緑色部分)を確認します。
- 6.残存部を摘出し(摘出した組織は病理検査で確認します)さらに術中MRIを施行し画像検査で残存の有無を確認します。
聴神経鞘腫
脳神経外科であつかわれる疾患のなかに脳腫瘍があります.今回はそのうちのひとつ,聴神経鞘腫の手術治療について簡単に紹介したいと思います.聴神経鞘腫は,聴神経をつつむ鞘である神経鞘からでてくる良性腫瘍です.聴力低下や耳鳴り,めまい,ふらつきの精査で指摘されることがおおいです.生命中枢である脳幹部や,体幹のバランスを司る小脳を圧迫している大きなものは,特に手術の対象となります.腫瘍は顔面神経に近接し,変形させているものがほとんどであるため,手術中は神経モニタリングを併用し,機能温存に配慮した工夫を行っています.また,手術前にはCTやMRI画像を統合した3次元画像を作成し,開頭範囲や内耳道の掘削の程度の検証や,術野からみえる腫瘍,各種脳神経,動脈,静脈といった構造物の位置関係の把握に利用しています.最近は特殊な撮像条件を用いて,通常のMRIでは視認できないようなほどに変形している脳神経の可視化も試みています.手術は長時間に及び,適切な手術療法のためには,医師のみならず,手術看護師,手術室技師など医療従事者の方々の継続的な協力が必要不可欠です.患者さんが安心して治療が受けられるよう,これからも術前検討,チーム医療を推進し,安全な診療に努めていきたいと考えています.
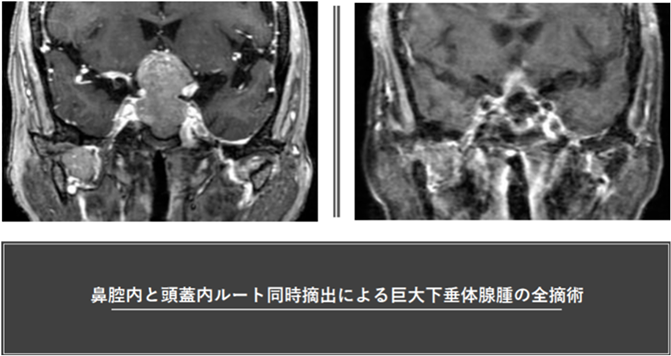
巨大な下垂体腺腫(高齢者例)
巨大腫瘍は全摘出が難しくかつ手術後の出血の頻度が高く治療上の問題になります。進行する視野障害や認知障害が出現している高齢者でも神経内視鏡を用いた鼻腔ルートと手術顕微鏡を用いた頭蓋内ルートを併用することで安全に摘出を行うことが可能となりました。ホルモン産生能を有する機能性腺腫では薬物療法を術前から併用し腫瘍を縮小させたのちに摘出を計る戦略を積極的に用いています。これにより症状の軽減と手術による全摘出が安全に行えるようになりました。腫瘍はヒトの認知や内分泌機能に密接な役割を果たす視床下部―下垂体系にありますので術前の機能評価のみならず周術期(手術前後を通じて患者さんの生命機能予後にとって重要な時期)管理は特に厳密に行います。
巨大神経鞘腫例(若年成人例)
右側小脳巨大神経鞘腫例(上段)では顔面神経に癒着する腫瘍被膜を残して腫瘍塊(下段)が摘出されています。患者さんは術前から海馬機能(パターン分離能)、前頭葉実行系の認知障害を認めました。腫瘍塊摘出後にはこれらの障害された機能が速やかに術後回復しました。小脳が運動機能のほかに認知機能に重要な働きがある事が示唆された症例です。左側腫瘍では大きな腫瘍でも認知能低下が認められないため小脳における認知機能は特に右側半球が重要と考えられました。当教室ではこのような症例を積み重ねることで右側小脳後葉と前頭葉-海馬機能連関を同定しCerebellumに報告しています。巨大小脳腫瘍では脳幹と脳神経の保護という観点に加えて小脳の認知能に対する観点つまり小脳後葉の保護が必要です。(小脳の認知能に関する詳細な文献入手サイト:https://link.springer.com/article/10.1007%2Fs12311-015-0726-0)
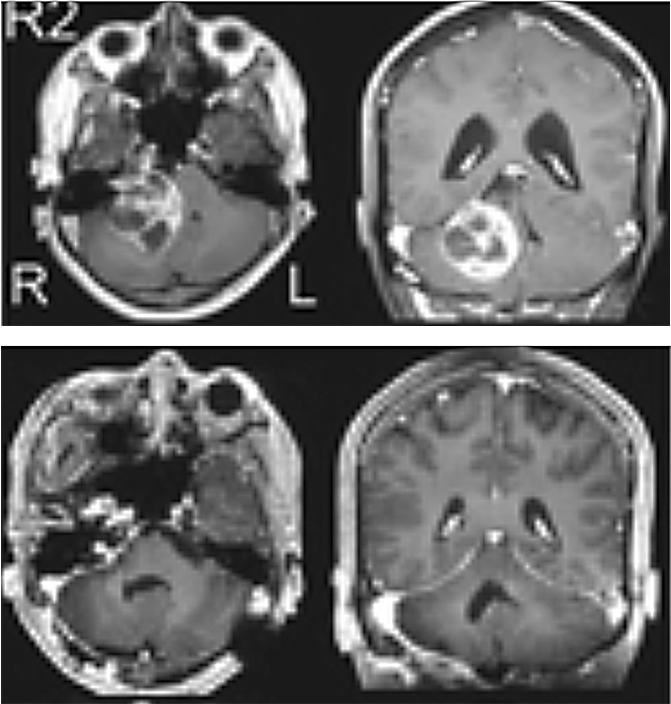
巨大頭蓋咽頭腫(小児例)を一期的に摘出し再発無し
側方は左内頚動脈外側、上方は第三脳室を充満しモンロー孔まで達している巨大な腫瘍でした。Transbasal approachで大脳間裂から上方へ伸展する腫瘍を摘出後に術野を右側に傾けて左側内頚動脈外側に進展する腫瘍も一期的に摘出しました。
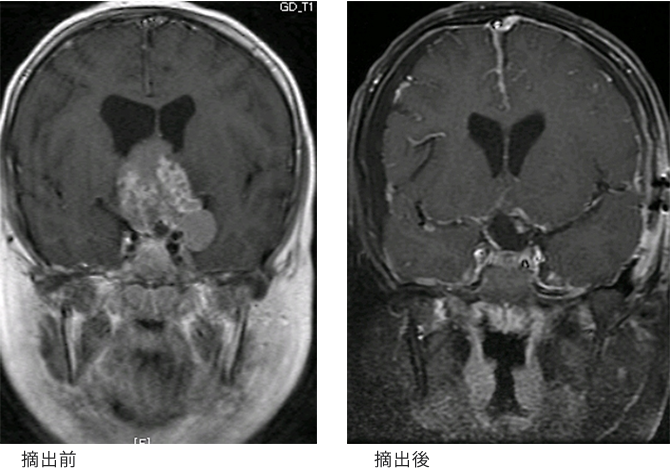
鞍結節巨大髄膜腫の症例(高齢者例)
進行する視力障害、尿崩症、下垂体前葉系機能低下を主訴に紹介来院された症例です(左図)。視交叉に強く癒着していた部分を残して腫瘍塊を摘出しました(右図)。
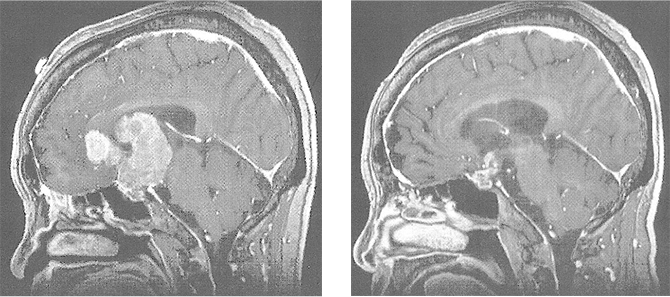
中心前回を巻き込む動静脈奇形
中心前溝から中心前回深部に局在する病変です。術前コイル塞栓術を併用し術中DSAにて全摘術を確認しました。
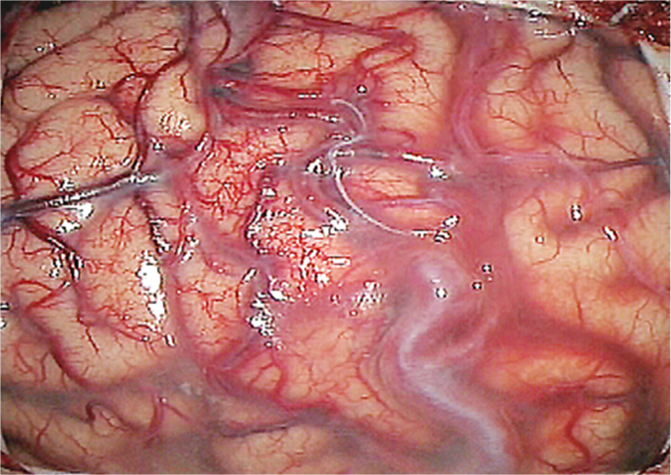
術野像にて栄養血管内に
コイルが塞栓されているのがわかる。
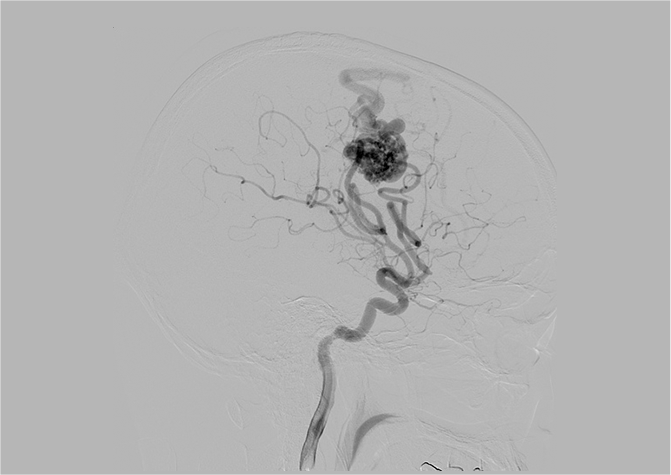
術前DSA画像
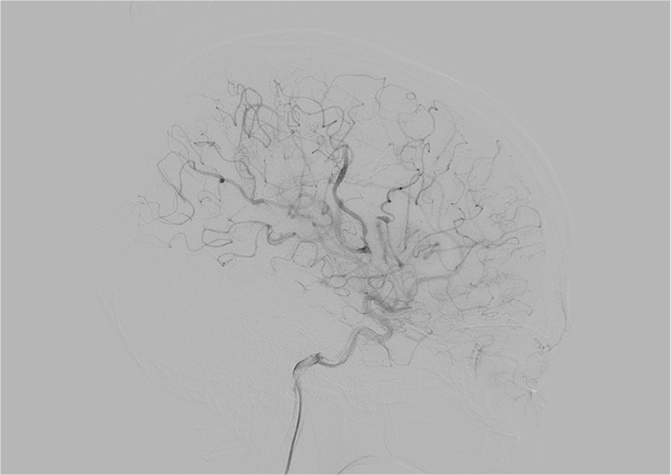
ナイダス摘出後血管撮影にて
全摘出を確認した
ニューロリハビリテーションの実践
ニューロリハビリテーションとは、 脳科学・神経科学を基盤に中枢神経損傷後の神経機能回復の促進を目的としたリハビリテーションです。
琉球大学医学部脳神経外科では、脳血管障害や脳腫瘍などの中枢神経性の運動機能障害を有する患者様の機能回復促進を目的に経頭蓋直流電流刺激(tDCS)、Hybrid Assistive Limbs(ロボットスーツHAL®福祉用)を利用した急性期ニューロリハビリテーションと機能的MRI(fMRI)を用い、その効果について脳科学的視点から検証しています。
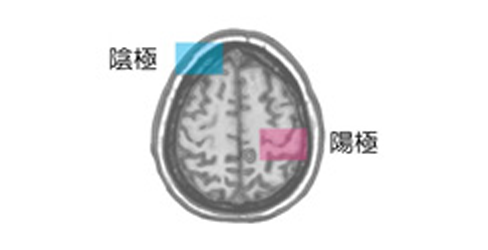
経頭蓋直流電流刺激(tDCS)について
tDCSは頭皮上から微弱な直流電気刺激を行うことで脳機能を変化させる手法を治療に応用しています。1mAの微弱な電流によって、損傷された脳の運動野を刺激することで、運動野の活性化を高め、運動機能回復を促進させることが期待されています。
琉球大学医学部脳神経外科では、脳腫瘍や脳血管障害により上肢の運動麻痺を呈した患者様を対象にtDCSを用いた治療を行っています。ただ、tDCSは国内の薬事法において認可された医療機器ではありませんので、あくまでも臨床研究として患者様の同意のもと実施しております。
tDCSによる運動野の活性化変化
指の運動のfMRIの結果を、3D処理を施し、表示してあります。
赤黄色が指の運動で活性化した脳領域です。 緑色が腫瘍を示しています。
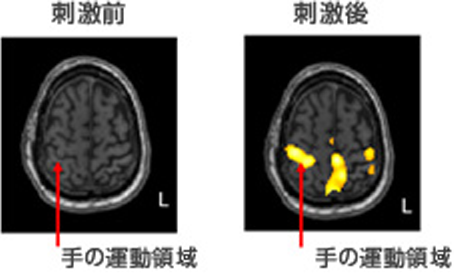
刺激前には活性化が見られなかった右運動野に1mAの電流を30分間刺激したのち、右運動野の手の領域の活性化が現れ、上肢の運動麻痺も改善しました。
ロボットスーツHALによる
先進リハビリ

琉球大学脳神経外科では腕または脚の運動麻痺のリハビリにロボットスーツHALを用いた神経リハビリを行っています
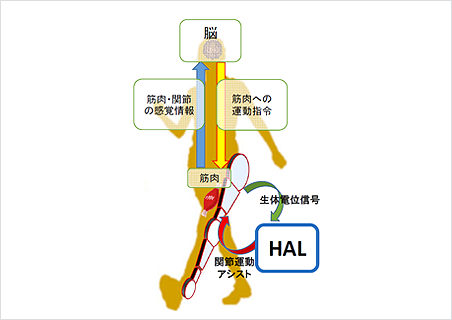
HALは脳から送られた筋肉への運動指令を読み取り、運動を補助します。HALによって増幅された運動感覚は脳へとフィードバックされ、今までのリハビリでは得られない脳の可塑性(困難を克服する神経回路のもつ回復力)が発揮されます。
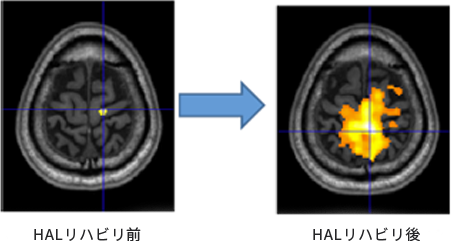
人の随意運動信号とHALアシストの同期により
脳の可塑性を高めます
HALによる歩行リハビリ後には脳の賦活が活性化されます
最先端の技術を駆使した
安全な外科治療の実践
脳機能を温存して最大限腫瘍を摘出するため、術中MRI撮影、ニューロナビゲーション、脳機能モニタリングなど最先端の技術を駆使した安全かつ効果的な外科治療を実践しております。
-

術中MRI装置
-
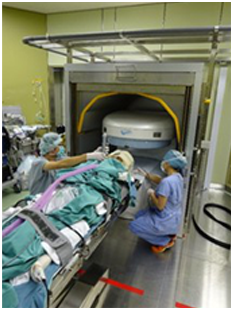
術中MRI撮影
-

ニューロ
ナビゲーション -
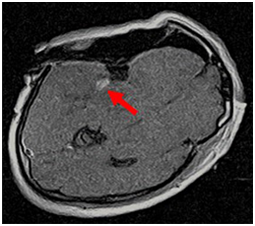
術中MRI画像
-
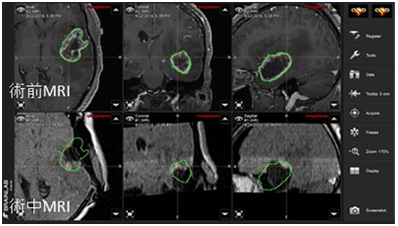
術中MRIによりナビゲーション
情報をアップデート
術中MRI撮影にて残存する造影領域(矢印)を
切除し、全摘出を達成した。
当院では最新の治療法を積極的に導入しております。術中MRI撮影、ニューロナビゲーション、脳機能モニタリングを駆使して腫瘍を最大限摘出した後、切除断端に残存する腫瘍細胞に対して光線力学療法(PDT:photodynamic therapy)を追加し、さらなる患者様の生命予後の改善に努めております。2016年12月に導入してから現在までに計26症例に対して本治療を行っております。
-

レーザー光発生
装置本体
/レーザー光出射口 -
手術用顕微鏡
-
レーザー光照射風景
-
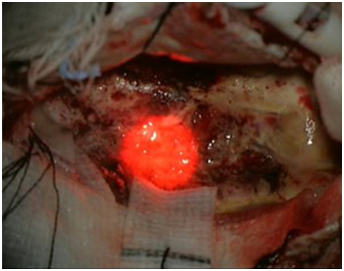
切除断端へのレーザー光照射
-
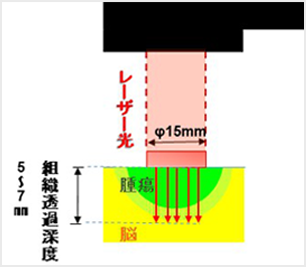
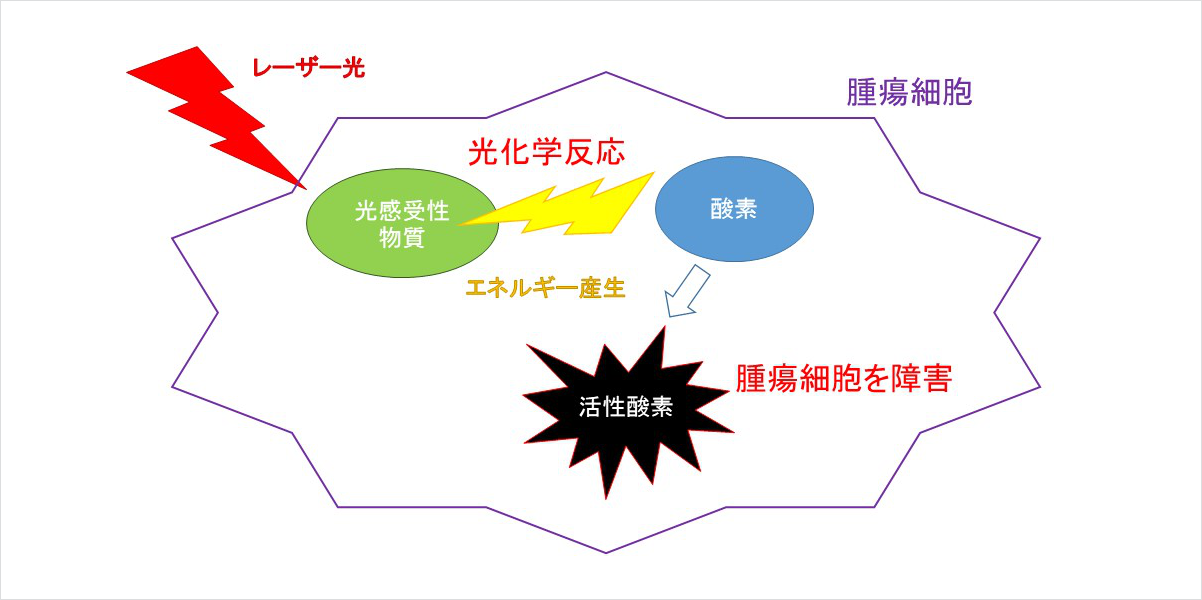
光線力学療法(PDT:photodynamic therapy)とは
悪性脳腫瘍は増殖能力が非常に高く、周囲の正常脳組織に染み込むように広がる性質があります。腫瘍と正常脳組織との境界が不明瞭であり、腫瘍細胞は肉眼で確認することはできないため、腫瘍切除断端に腫瘍細胞が残り、再発の原因となります。手術で切除断端に残存する腫瘍細胞をなるべく減少させることが患者さんの生存期間を延長させるために非常に重要と考えられます。
光線力学療法では腫瘍細胞に取り込まれやすいタラポルフィンナトリウムという光感受性物質を用います。この薬剤は波長664nmのレーザー光と反応(光化学反応)してエネルギーを産生する性質があります。 この薬剤を取り込んだ腫瘍細胞にレーザー光を照射することで発生したエネルギーにより腫瘍細胞内に一重項酸素などの活性酸素種を発生させ、腫瘍細胞を変性、壊死させるというものです。活性酸素種はこの薬剤を取り込んだ腫瘍細胞内にのみ発生し、その寿命も非常に短時間であることから、正常な脳細胞は障害せずに腫瘍細胞のみを選択的に変成、壊死させることができる安全な治療法です。本邦では保険適用の対象となっており、適応のある患者様みなさんに安心して受けていただける治療となっております。
手術前日(PDT施行24時間前)にタラポルフィンナトリウム(レザフィリン)40mg/㎡を静脈内注射します。手術当日の腫瘍切除後、切除断端に対してレーザ-光を照射し、光線力学治療を行います。本薬剤の投与後に皮膚や網膜が強い光に暴露されると光線過敏症による皮膚症状(発疹、水疱、紅斑)や網膜症が出現することがあります。レザフィリン®投与後1~2週間は500ルクス以下の暗い部屋で過ごしていただく(遮光管理)必要があります。光線過敏性試験で異常がないことを確認して遮光解除をします。
光線力学療法(PDT:photodynamic therapy)
腫瘍に取り込まれやすい光感受性物質とレーザー光との光化学反応で発生した一重酸素などの活性酸素種を利用して腫瘍細胞のみの選択的に変性、壊死させる治療法